Bệnh Ung Thư Vòm Họng
Ung thư vòm họng là bệnh ung thư phát triển ở thanh quản hoặc trong hầu họng. Bệnh thường bắt đầu từ những tế bào phẳng nằm bên trong cổ họng, sau đó lan rộng. Nếu không được phát hiện sớm, người bệnh sẽ có nguy cơ tử vong cao.
Tổng quan
Ung thư vòm họng là thuật ngữ chỉ bệnh ung thư ảnh hưởng đến một hoặc nhiều phần của cổ họng. Những tế bào ung thư thường phát triển ở thanh quản (nằm ngay dưới cổ họng, chứa những dây âm thanh) hoặc hầu họng (phần giữa của cổ họng).
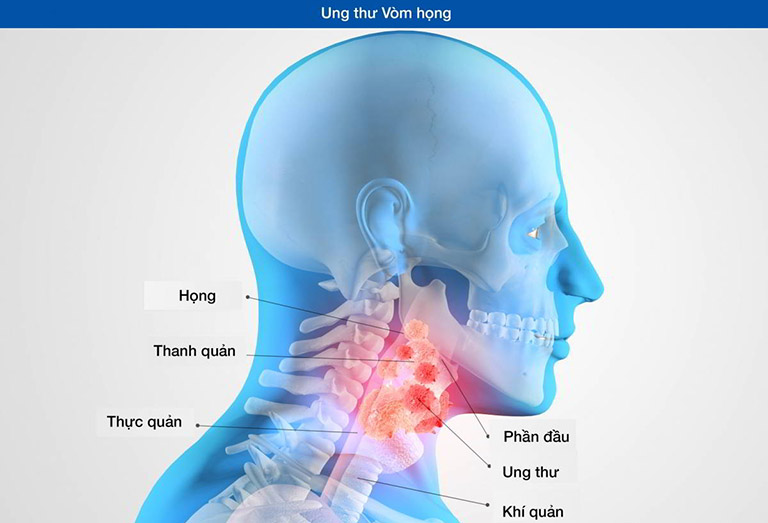
Theo thời gian, những tế bào ung thư khu trú lan rộng đến các hạch bạch huyết lân cận và các cơ quan xa. Tùy thuộc vào vị trí và mức độ lan rộng, phẫu thuật sẽ được thực hiện, kết hợp với xạ trị hoặc/ và hóa trị.
Phân loại
Dựa vào vị trí phát triển, bệnh ung thư vòm họng được phân thành những loại dưới đây:
1. Ung thư hầu họng
Ung thư phát triển ở cổ và họng, gồm các loại:
- Ung thư mũi hầu
Đây là loại ung thư phổ biến nhất trong những loại ung thư vùng đầu cổ và phổ biến thứ 6 trong bệnh ung thư. Bệnh ung thư mũi hầu xảy ra khi ung thư phát triển ở phần trên của họng và phía sau mũi (mũi hầu). Bệnh phổ biến hơn ở nam giới, với tỉ lệ gấp 2 - 3 lần so với phụ nữ.
- Ung thư hầu họng
Ung thư hầu họng xảy ra khi những tế bào ung thư phát triển phần giữa của họng, sau mũi. Bệnh ảnh hưởng đến amidan, đáy lưới, thành sau họng và khẩu cái mềm.
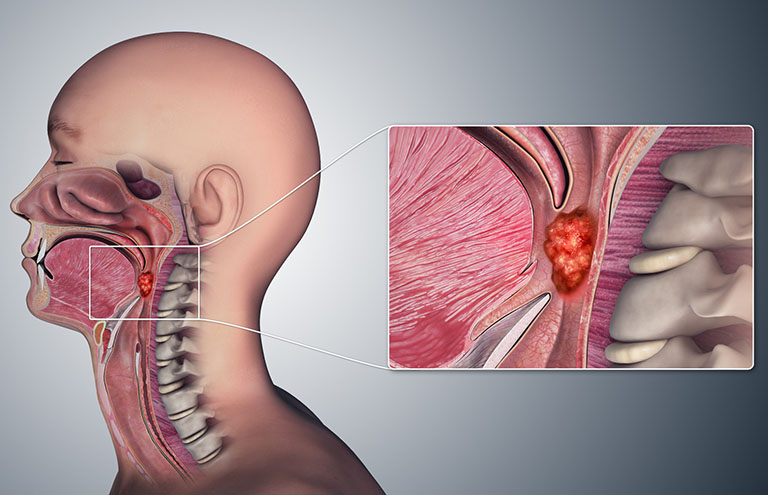
Bệnh chủ yếu xảy ra ở những người quan hệ tình dục bằng miệng, làm lây lan virus u nhú ở người (chẳng hạn như HPV type 16), thường gặp hơn ở nam giới.
30% ung thư hầu họng xảy ra do những nguyên nhân khác. So với ung thư họng hầu HPV (-), những người bị ung thư họng hầu HPV (+) có tiên lượng tốt và khả năng chữa khỏi cao hơn.
- Ung thư hạ hầu
Ung thư hạ hầu còn được gọi là ung thư hạ giọng. Bệnh xảy ra khi những tế bào ung thư phát triển ở phần dưới cùng của họng. Bệnh thường gặp ở những người có thói quen hút nhiều thuốc lá. So với những dạng khác của ung thư vòm họng, ung thư hạ hầu hiếm gặp hơn.
2. Ung thư thanh quản
Ung thư hình thành trong thanh quản (hộp giọng nói).
- Ung thư supraglottis
Một phần của thanh quản phía trên dây thanh âm là nơi phát triển ung thư.
- Ung thư glottic
Ung thư glottic xảy ra khi những tế bào ung thư bắt đầu trong dây thanh âm.
- Ung thư thượng thanh môn
Những người mắc bệnh ung thư thượng thanh môn sẽ có những tế bào ung thư phát triển ở phần trên của thanh quản. Trong đó nắp thanh quản là vị trí bị ảnh hưởng. Đây là một mảnh sụn, có chức năng ngăn thức ăn đi vào khí quản.
- Ung thư hạ thanh môn
Bệnh ung thư hạ thanh môn bắt đầu ở phần dưới thanh quản và dưới dây thanh quản.
3. Giai đoạn phát triển
Bệnh ung thư vòm họng có 5 giai đoạn phát triển, ứng với mức độ từ nhẹ đến nặng. Những giai đoạn được thể hiện thông qua hệ thống TNM. Trong đó T: khối u (kích thước và tính chất của khối u), N: hạch (ung thư di căn đến hạch vùng), M: Di căn (ung thư di căn đến những bộ phận khác).
Những giai đoạn cụ thể của bệnh:
- Giai đoạn 0
Giai đoạn 0 là giai đoạn khởi phát của bệnh, ung thư biểu mô tại chỗ. Trong đó bệnh nhân có khối u ung thư ảnh hưởng đến lớp tế bào trên cùng trong vòm họng, chưa lan rộng và chưa phát triển sâu hơn.
- Giai đoạn I
Trong giai đoạn I, khối u ung thư có sự phát triển. Chúng nằm giới hạn trong vòm họng, có thể lan ra hầu họng hoặc/ và khoang mũi.
- Giai đoạn II
Ở giai đoạn II, khối u ung thư đã lây lan sang những hạch bạch huyết vùng. Tuy nhiên chưa di căn đến những bộ phận khác. Bệnh nhân có thể rơi vào một trong những trường hợp sau:
T0 N1 M0 hoặc T1 N1 M0
-
- Khối u nằm giới hạn trong vòm họng, có thể lan ra hầu họng hoặc/ và khoang mũi. Tuy nhiên khối u không lan xa hơn vùng họng (T1).
- Hoặc không tìm thấy bằng chứng về khối u. Kiểm tra không thấy khối u trong vòm họng nhưng bệnh nhân dương tính với virus Epstein-Barr (EBV) và những tế bào ung thư được tìm thấy trong một hoặc nhiều hạch ở cổ (T0).
- Ung thư đã di căn đến các hạch ở một bên cổ hoặc làm ảnh hưởng đến những hạch bạch cầu cùng bên (N1).
- Ung thư chưa di căn xa (M0).
T2 N0 M0 hoặc T2 N1 M0
-
- Khối u ung thư lan đến vùng họng (T2).
- Ung thư chưa di căn đến hạch (N0) hoặc đã lây lan đến các hạch ở một bên cổ hoặc các hạch cạnh hầu cùng bên (N1).
- Ung thư chưa di căn xa (M0).
- Giai đoạn III
Trong giai đoạn III, ung thư vòm họng đã lan đến vùng họng, di căn đến những hạch cổ hai bên, các xoang cạnh mũi và cấu trúc xương quanh vòm. Tuy nhiên không làm ảnh hưởng đến những bộ phận xa của cơ thể.
Bệnh nhân có thể rơi vào một trong những trường hợp sau:
T0 N2 M0 hoặc T1 N2 M0
-
- Khối u được giới hạn trong vòm họng, có thể lan ra hầu họng hoặc/ và khoang mũi. Tuy nhiên tế bào ác tính không lan xa hơn vùng hầu họng (T1).
- Đôi khi không tìm thấy bằng chứng về khối u. Trong đó bệnh nhân không có khối u trong vòm họng.Tuy nhiên người bệnh dương tính với virus Epstein-Barr (EBV) và ung thư được tìm thấy ở các hạch ở cổ.
- Ung thư di căn đến các hạch ở hai bên, trên hố thượng đòn (N2).
- Ung thư chưa di căn xa (M0).
T2 N2 M0
-
- Khối u lan đến vùng họng nhưng ung thư chưa lan xa hơn (T2).
- Ung thư di căn đến các hạch ở hai bên, trên hố thượng đòn (N2).
- Ung thư chưa di căn xa (M0).
T3 N2 M0 hoặc T3 N0 M0 hoặc T3 N1 M0
-
- Khối u lan đến những cấu trúc xương xung quanh vòm hoặc/ và những xoang cạnh mũi.
- Ung thư đã di căn đến các hạch ở một bên cổ hoặc các hạch ở hầu họng cùng bên (N1); hoặc di căn đến hạch cổ hai bên (N2) hoặc chưa di căn đến các hạch (N0).
- Ung thư chưa di căn xa (M0).
- Giai đoạn IV
Giai đoạn IV là giai đoạn cuối của bệnh ung thư vòm họng. Đầu giai đoạn có ung thư chưa di căn đến những bộ phận xa của cơ thể nhưng đã lan đến cấu trúc bên trong sọ, ảnh hưởng đến những dây thần kinh nội, đồng thời lan xuống mắt, hạ họng và nhiều vị trí khác.
Sau một thời gian, những tế bào ung thư lan đến các bộ phận xa của cơ thể, người bệnh có thể tử vong trong thời gian ngắn.
Ở giai đoạn IV, bệnh nhân có thể rơi vào một trong những trường hợp dưới đây:
T4 N1 M0 hoặc T4 N0 M0 hoặc T4 N2 M0
-
- Khối u lan đến những cấu trúc bên trong sọ, ảnh hưởng đến dây thần kinh nội, lan vào ổ mắt, xuống hạ họng, tuyến mang tai hoặc/ và phần mềm bên ngoài cơ chân bướm ngoài (T4).
- Ung thư chưa di căn đến hạch (NO) hoặc di căn đến nhiều hạch ở một bên cổ / hạch cạnh hầu cùng bên (N1) hoặc di căn hạch cổ hai bên, trên hố thượng đòn (N2).
- Ung thư chưa di căn xa (M0).
T bất kỳ N3 M0
- Bất kỳ giai đoạn T nào, từ ung thư biểu mô tại chỗ, không tìm thấy bằng chúng khối u đến khôi u lan đến những cấu trúc bên trong sọ và nhiều bộ phận khác.
- Ung thư di căn hạch cổ cùng bên hoặc hai bên, hạch lớn hơn 6cm, có thể di căn hạch trong hố thượng đòn (N3)
- Ung thư chưa di căn xa (M0).
T bất kỳ N bất kỳ M1
- Bất kỳ giai đoạn T nào.
- Bất kỳ giai đoạn N nào, từ không di căn hạch vùng đến di căn hạch cổ cùng bên hoặc cả hai bên, hạch >6cm, di căn đến những hạch trong hố thượng đòn.
- Ung thư đã di căn đến những bộ phận xa của cơ thể (M1).
Nguyên nhân và yếu tố nguy cơ
Ung thư vòm họng xảy ra khi có sự đột biến gen của những tế bào trong cổ họng. Điều này khiến những tế bào phát triển không kiểm soát, trở thành ác tính, tiếp tục sống và tăng số lượng trong khi những tế bào khỏe mạnh bình thường chết đi.
Khi những tế bào đột biến tích tụ, chúng sẽ tạo thành một khối u trong cổ họng và trở thành ung thư. Hiện tại không rõ nguyên nhân gây ra sự đột biến tế bào dẫn đến ung thư vòm họng. Tuy nhiên nguy cơ mắc bệnh tăng cao khi có một hoặc nhiều yếu tố dưới đây:
- Quan hệ tình dục bằng miệng
- Nhiễm virus, bao gồm virus Epstein-Barr, những loại virus gây u nhú ở người (HPV) - thường bị lây nhiễm khi quan hệ bằng miệng
- Hút thuốc lá
- Uống nhiều rượu
- Thường xuyên tiếp xúc với những chất độc hại
- Bệnh trào ngược dạ dày thực quản (GERD)
- Có chế độ ăn uống không lành mạnh, ít rau quả và trái cây
- Trọng lượng cơ thể cao
- Nhai trầu
- Có những bệnh lý di truyền như chứng khó tiêu bẩm sinh hoặc bệnh thiếu máu Fanconi
- Thói quen vệ sinh răng miệng kém có thể làm tăng nguy cơ.
Triệu chứng và chẩn đoán
Bệnh ung thư vòm họng không có triệu chứng trong giai đoạn đầu. Những giai đoạn tiến triển có các triệu chứng từ nhẹ đến nặng và đa dạng dần.
Dưới đây là những triệu chứng của bệnh:
+ Triệu chứng chung
- Ho
- Khó nuốt hoặc cảm thấy vướng
- Khàn giọng hoặc nói không rõ ràng
- Đau tai
- Đau họng
- Có vết loét không lành hoặc khối u
- Giảm cân không chủ ý.
+ Triệu chứng giai đoạn I
- Triệu chứng không rõ ràng. Có thể bị đau nửa đầu từng cơn hoặc âm ỉ, dùng thuốc không giảm.
+ Triệu chứng giai đoạn II
- Đau đầu, đau sâu trong hốc mắt hoặc đau nửa đầu, đau vùng thái dương
- Tê bì vùng miệng, mặt và vùng đầu bị ảnh hưởng do chèn ép dây thần kinh tam thoa.
- Ngạt mũi cùng bên với bên đau đầu
- Ngạt mũi liên tục kèm theo chảy mũi nhầy, đôi khi có mủ và máu
- Cảm thấy khó chịu ở bên tai bị ảnh hưởng
- Ù tai
- Nghe kém
- Một số trường hợp bị bội nhiễm dẫn đến viêm tai giữa
- Nổi hạch ở cổ hoặc ở góc hàm, cùng bên với khối u
+ Triệu chứng giai đoạn III
- Kém ăn
- Mất ngủ
- Gầy sút cân
- Thường xuyên sốt cao do bội nhiễm
- Da vàng
- Thiếu máu
- Tắc mũi 1 bên, sau đó 2 bên
- Khám thấy có khối u sùi ở sâu sát cửa mũi sau dễ chảy máu và bị hoại tử
- Ù tai
- Một bên tai nghe không rõ kèm theo đau từ tai lan đến vùng xương chũm
- Tai chảy mủ lẫn máu, có mùi hôi khó chịu
- Khám nội soi phát hiện u sùi, dễ chảy máu, hoại tử
- Màng nhĩ bị thủng
- Thường xuyên nuốt sặc
- Ảnh hưởng đến giọng nói
- Hạch sưng
- Khối u lan đến miệng dẫn đến liệt màn hầu
- Khối u lan lên nền sọ gây ra các triệu chứng:
- Hội chứng khe bướm: Đau nhức trong ổ mắt và vùng trán, liệt các cơ vận nhãn.
- Hội chứng mỏm đá: Tê bì nửa mặt, lác trong và khít hàm do liệt dây thần kinh số V và VI.
- Hội chứng đá - bướm: Liệt màn hầu, liệt cảm giác vùng họng, liệt cơ ức đòn chũm, giọng nói đôi, vén màn hầu dương tính.

+ Triệu chứng giai đoạn cuối
- Vùng họng sưng nề kèm theo đau đớn
- Có thể hoại tử và chảy máu
- Hạch sưng to
- Đau đớn
- Hoại tử
- Hệ miễn dịch suy giảm toàn thân, tăng nguy cơ nhiễm trùng và xuất hiện những vết loét hoại tử ở vị trí bị ung thư và những vùng lân cận
- Khàn tiếng
- Nói khó
- Nuốt vướng
- Nuốt đau
- Ù tai liên tục
- Nghe kém hoặc điếc
- Soi tai thấy viêm tai có mủ kèm theo mùi hôi khó chịu
- Ngạt mũi, chảy dịch nhầy mũi
- Đôi khi chảy dịch nhầy mũi có mủ, máu và những tổ chức hoại tử
- Có dấu hiệu tổn thương những dây thần kinh sọ não như liệt hay tê bì
- Có những triệu chứng của những vùng tổn thương khác do di căn đến phổi, hạch...
Khi chẩn đoán ung thư vòm họng, người bệnh sẽ được kiểm tra các triệu chứng và tiền sử bệnh. Nếu có nghi ngờ ung thư, những xét nghiệm dưới đây sẽ được thực hiện để xác định.
- Nội soi thanh quản: Dùng ống nội soi có đèn và camera đưa vào họng để kiểm tra chi tiết hơn về thanh quản. Đôi khi bệnh nhân được nội soi toàn cảnh để kiểm tra khoang mũi, miệng, thanh quản và thực quản.
- Sinh thiết: Nếu nhận thấy bất thường trong quá trình nội soi, bác sĩ sẽ tiến hành sinh thiết. Trong đó mô ở vùng ảnh hưởng được lấy ra và mang đi phân tích.
- Xét nghiệm hình ảnh: Bệnh nhân có thể được siêu âm, CT, MRI hoặc chụp X-quang sau khi uống bari. Điều này giúp phát hiện sự phát triển của khối u và đánh giá những tổn thương liên quan.
- Xét nghiệm máu: Đôi khi xét nghiệm máu được thực hiện để kiểm tra sức khỏe tổng thể.
- Quét xương: Bệnh nhân được quét xương nếu nghi ngờ ung thư đã lan đến xương.
Biến chứng và tiên lượng
Bệnh ung thư vòm họng có tiên lượng tốt, bệnh nhân có cơ hội sống càng cao nếu ung thư càng được phát hiện và điều trị sớm. Nếu phát hiện muộn, quá trình điều trị thường khó khăn, bệnh nhân có tiên lượng xấu và nguy cơ tử vong cao.
Dưới đây là tỉ lệ sống sót sau 5 năm ở bệnh nhân bị ung thư vòm họng:
- Giai đoạn 0 và I: Tỉ lệ sống sót sau 5 năm là 72%
- Giai đoạn II: Tỉ lệ sống sót sau 5 năm là 64%
- Giai đoạn III: Tỉ lệ sống sót sau 5 năm là 62%
- Giai đoạn IV: Tỉ lệ sống sót sau 5 năm là 38%
Tỉ lệ sống sót sau 4 năm dựa trên loại ung thư:
- Ung thư hầu họng: Tỉ lệ sống sót sau 5 năm là 66,9%. Tỉ lệ thay đổi phụ thuộc vào thời điểm phát hiện bệnh.
- Ung thư thanh quản: Tỉ lệ sống sót sau 5 năm là 60,7%. Tỉ lệ thay đổi phụ thuộc vào thời điểm phát hiện và nơi ung thư bắt đầu. Cụ thể ung thanh môn chỉ ảnh hưởng đến dây âm thanh và chưa lan rộng có tỉ lệ sống sót sau 5 năm là 83%.
Điều trị
Điều trị ung thư vòm họng dựa vào giai đoạn của bệnh và những yếu tố khác (sức khỏe, tuổi tác...). Dưới đây là những phương pháp điều trị cơ bản:
1. Phẫu thuật
Nếu khối u nhỏ, phẫu thuật sẽ được thực hiện ngay khi phát hiện để cắt bỏ khối u. Nếu khối u có kích thước lớn, khó loại bỏ hoặc lan sang vùng cận kề, người bệnh có thể được hóa trị hoặc xạ trị trước khi phẫu thuật.
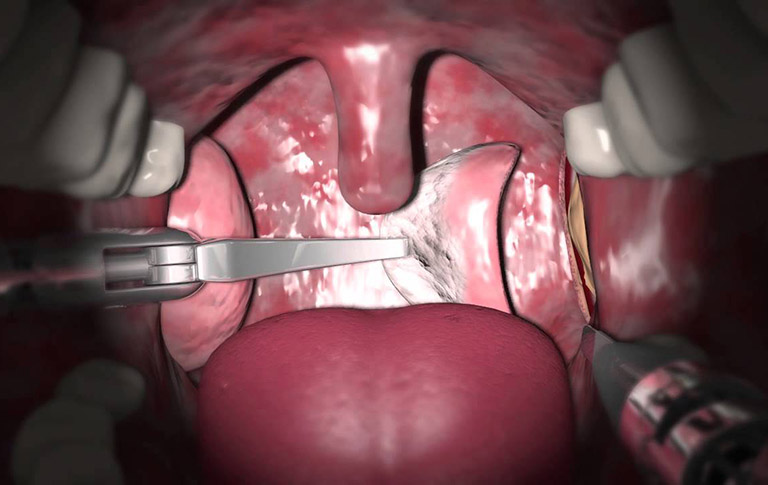
Những lựa chọn phẫu thuật cho bệnh nhân bị ung thư vòm họng:
- Phẫu thuật nội soi
Được chỉ định cho bệnh nhân có khối u nhỏ, giới hạn ở dây thanh âm hoặc bề mặt ở cổ họng, chưa lan đến những hạch bạch huyết.
Khi thực hiện ống nội soi được đưa vào thanh quản hoặc cổ họng, tia laser và những dụng cụ đặc biệt được đưa qua ống nội soi. Sau đó tiến hành cắt bỏ hoặc làm bốc hơi khối u ung thư rất nông bằng tia laser.
- Phẫu thuật cắt thanh quản
Phẫu thuật cắt bỏ một phần thanh quản cho những bệnh nhân có khối u nhỏ hơn. Bác sĩ sẽ cố gắng để lại càng nhiều thanh quản càng tốt, giúp bệnh nhân có thể thở và nói bình thường.
Nếu có những khối u lớn hơn và lan rộng hơn, bác sĩ có thể loại bỏ toàn bộ thanh quản. Sau đó tạo một lỗ thoát trong cổ họng gắn với khí quản. Từ đó giúp người bệnh thở dễ dàng. Quá trình này được gọi là phẫu thuật mở khí quản.
- Pharyngectomy
Pharyngectomy là phương pháp phẫu thuật cắt bỏ một phần cổ họng. Trong đó, những phần nhỏ của cổ họng bị cắt bỏ nếu ung thư vòm họng nhỏ. Sau cắt bỏ, những bộ phận sẽ được tái tạo để giúp bạn nuốt thức ăn bình thường.
Một phần cổ họng và thanh quản bị cắt bỏ ở những người có khối u lớn hơn. Sau đó những bộ phận sẽ được tái tạo để bệnh nhân ăn và nuốt bình thường.
- Bóc tách cổ
Bóc tách cổ là phương pháp loại bỏ những hạch bạch huyết ung thư. Phương pháp này được chỉ định cho những bệnh nhân có ung thư vòm họng đã lan sâu trong cổ. Bác sĩ có thể loại bỏ những bạch bạch huyết chứa tế bào ung thư hoặc tất cả.
Sau phẫu thuật, bệnh nhân có thể khó nói, chảy máu và bị nhiễm trùng. Tuân thủ phác đồ điều trị và chăm sóc vết thương đúng cách để ngăn rủi ro sau mổ.
2. Xạ trị
Xạ trị có thể được thực hiện trước hoặc sau khi phẫu thuật. Phương pháp này sử dụng những chùm tia năng lượng cao (proton hoặc tia X) để bức xạ có thể tác động và khiến những tế bào ung thư chết đi.
Tùy thuộc vào tình trạng, bệnh nhân có thể được xạ trị áp sát hoặc bức xạ chùm bên ngoài.
- Xạ trị áp sát: Những hạt phóng xạ được đặt trực tiếp trong cơ thể, gần khối u hoặc bên trong khối u.
- Bức xạ chùm bên ngoài: Xạ trị từ máy ở bên ngoài cơ thể.
Xạ trị có thể được thực hiện riêng lẻ cho những bệnh nhân có ung thư vòm họng nhỏ hoặc chưa lan sang hạch bạch huyết. Đôi khi phương pháp này được dùng để giảm những triệu chứng khó chịu, kéo dài thời gian sống cho bệnh nhân có ung thư tiến triển nặng. Xạ trị kết hợp với hóa trị hoặc phẫu thuật khi ung thư ở giai đoạn nặng hơn.
3. Hóa trị liệu
Hóa trị liệu là phương pháp tiêu diệt tế bào ung thư bằng thuốc. Khi thực hiện, phương pháp này sẽ giúp làm chậm sự phát triển và giết chết những tế bào ác tính.
Hóa trị liệu thường được kết hợp với xạ trị để tăng hiệu quả, khiến tế bào ung thư nhạy cảm hơn với xạ trị. Phương pháp này được chỉ định cho những bệnh nhân có khối u lan đến hạch bạch huyết hoặc/ và các cơ quan và mô khác, bệnh nhân có khối u lớn.
4. Liệu pháp nhắm mục tiêu
Liệu pháp nhắm mục tiêu sử dụng những loại thuốc thích hợp để ngăn sự phát triển và lây lan của những tế bào ung thư. Khi thực hiện, thuốc sẽ can thiệp vào những phân tử chịu trách nhiệm cho sự phát triển của khối u.
Dựa vào diễn tiến của bệnh, liệu pháp nhắm mục tiêu có thể được thực hiện với hóa trị và xạ trị. Điều này mang đến hiệu quả tác động cao hơn. Tuy nhiên bệnh nhân có thể chịu tác dụng phụ từ cả ba phương pháp.
5. Liệu pháp miễn dịch
Liệu pháp miễn dịch bao gồm các thuốc kích thích hệ thống miễn dịch chống lại những tế bào ung thư (được gọi là chất ức chế trạm kiếm soát).
Các tế bào ung thư tạo ra protein giúp chúng không bị phát hiện bởi những tế bào của hệ thống miễn dịch. Điều này khiến hệ thống miễn dịch không thể tấn công tế bào bất thường.
Tuy nhiên liệu pháp miễn dịch có thể can thiệp vào quá trình nhận biệt, kích thích hệ thống miễn dịch tấn công và tiêu diệt những tế bào ung thư.
6. Phục hồi chức năng
Bệnh nhân được áp dụng những biện pháp phục hồi chức năng trong quá trình điều trị ung thư vòm họng. Điều này giúp làm giảm cảm giác khó chịu từ các phương pháp điều trị. Đồng thời lấy lại khả năng nói, ăn và nuốt.
Thông thường người bệnh sẽ được phẫu thuật mở thông khí quản, chăm sóc vết mổ mở trong cổ họng, hướng dẫn chế độ ăn uống và nghỉ ngơi. Ngoài ra bệnh nhân được yêu cầu bỏ thuốc lá và rượu.
7. Chăm sóc giảm nhẹ
Bênh nhân được áp dụng những biện pháp chăm sóc giảm nhẹ để làm dịu cơn đau, giảm những khó chịu khác từ ung thư và quá trình điều trị. Khi thực hiện đồng thời với các phương pháp điều trị thích hợp, người bệnh có thể cảm thấy tốt hơn, dễ chịu và sống lâu hơn.
Phòng ngừa
Một số nguyên nhân gây ung thư vòm họng không được ngăn ngừa. Tuy nhiên các biện pháp dưới đây có thể giúp bạn giảm nguy cơ:

- Bỏ hút thuốc lá.
- Hạn chế rượu bia.
- Thường xuyên hoạt động thể chất. Tốt nhất nên tập thể dục tối thiểu 30 phút mỗi ngày, vào tất cả các ngày trong tuần.
- Thực hiện chế độ ăn uống giàu chất dinh dưỡng, lành mạnh, có nhiều rau củ quả tươi và trái cây. Nên hạn chế thực phẩm nhiều chất béo, thực phẩm chế biến sẵn và chứa nhiều đường.
- Bảo vệ cơ thể khỏi virus HPV
- Tiêm vắc xin HPV để giảm nguy cơ lây nhiễm virus u nhú ở người (virus HPV). Biện pháp này giúp giảm nguy cơ ung thư vòm họng, ung thư cổ tử cung và một số bệnh khác liên quan đến virus HPV.
- Sử dụng bao cao su khi quan hệ tình dục.
- Hạn chế quan hệ tình dục bằng miệng.
- Hạn chế số lượng bạn tình. Nên chung thủy 1 vợ 1 chồng.
- Khám sức khỏe định kỳ ở người hoạt động tình dục.
Những câu hỏi quan trọng khi gặp bác sĩ
1. Tôi bị ung thư vòm họng loại nào và giai đoạn nào?
2. Tiên lượng của tôi là gì?
3. Phác đồ điều trị ung thư như thế nào?
4. Phương pháp nào sẽ được đề nghị và thực hiện?
5. Có những rủi ro nào từ phương pháp điều trị?
6. Cách chăm sóc nào được đề nghị để giúp hỗ trợ sức khỏe?
7. Tôi cần tránh những gì khi bị ung thư vòm họng?
Ung thư vòm họng là căn bệnh nguy hiểm, có khả năng gây tử vong khi không được phát hiện và chữa trị kịp thời. Tuy nhiên khi được điều trị sớm, bệnh nhân có tiên lượng tốt và cơ hội sống cao hơn. Do đó người bệnh cần theo dõi sức khỏe, khám chữa ngay khi có nghi ngờ.