Suy Tuyến Thượng Thận: Nguyên Nhân, Triệu Chứng, Điều Trị

Suy Tuyến Thượng Thận: Nguyên Nhân, Triệu Chứng, Điều Trị
Suy tuyến thượng thận là tình trạng suy giảm chức năng của tuyến thượng thận, dẫn đến giảm hormone giới tính, ảnh hưởng huyết áp, đường huyết, cân bằng điện giải… Bệnh xảy ra do nhiều nguyên nhân và thường khó chẩn đoán do các triệu chứng lâm sàng không rõ ràng.
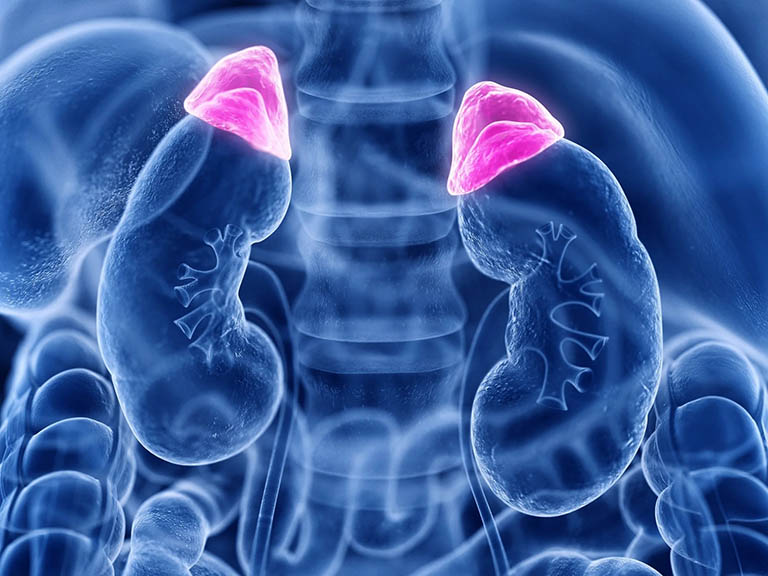
Suy tuyến thượng thận là bệnh gì?
Tuyến thượng thận thuộc nhóm tuyến nội tiết, nằm ở vị trí trên đỉnh đầu của quả thận, có hình tam giác và kích thước khá nhỏ, tương đương như quả óc chó. Theo cấu trúc giải phẫu, tuyến thượng thận được cấu tạo từ 2 phần gồm phần vỏ bên ngoài và phần tủy bên trong.
Nhiệm vụ của tuyến thượng thận là sản sinh ra các loại hormone cần thiết cho cơ thể. Chẳng hạn như:
- Vỏ tuyến thượng thận sản sinh ra hormone aldosterone và cortisol (hormone glucocorticoid);
- Tủy thượng thận sản sinh ra hormone adrenaline và noradrenaline;
Chỉ khi chức năng tuyến thượng thận ổn định, lượng hormone được sản sinh cân bằng, cơ thể mới khỏe mạnh. Giúp kiểm soát chỉ số đường huyết, huyết áp; cân bằng điện giải, natri, thực hiện phản ứng với cảm giác căng thẳng, cân bằng hormone giới tính và duy trì ham muốn tình dục…

Suy tuyến thượng thận (còn được gọi là suy thượng thận, tên tiếng Anh là Adrenal insufficiency – AI), là một dạng rối loạn chức năng tuyến nội tiết ít phổ biến.
Tình trạng này kéo theo sự rối loạn quá trình chuyển hóa các chất, dẫn đến suy giảm sức khỏe rõ rệt. Là một bệnh về nội tiết, suy thượng thận không có khả năng lây nhiễm từ người này sang người khác. Bệnh chủ yếu xuất hiện ở nữ giới, trong độ tuổi từ 30 – 50.
Bà con đang gặp vấn đề nàoliên quan đến thận?
Phân loại suy tuyến thượng thận
Bệnh được chia làm 2 dạng chính và 1 dạng phụ dựa theo nguyên nhân và vị trí tổn thương. Gồm:
- Nguyên phát: Là tình trạng suy giảm chức năng tuyến thượng thận, dẫn đến giảm sản xuất hormone cortisol và tăng hormone ACTH (hormone adrenocorticotropin) từ vị trí trung ương trong máu.
- Thứ phát: Thường là do ảnh hưởng từ sự rối loạn chức năng của tuyến thượng thận tại vị trí trung ương trong trục nội tiết, chủ yếu là tuyến yên và vùng hạ đồi. Đặc trưng bởi tình trạng giảm hormone cortisol và chỉ số ACTH hơn so với bình thường.
- Tam phát: Là tình trạng suy giảm chức năng tuyến thượng thận đặc trưng bởi sự suy giảm nồng độ hormone CRH (được tiết ra từ vùng hạ đồi) thấp quá mức bình thường.
Để chẩn đoán phân biệt 2 dạng bệnh này, thường dựa vào sự khác biệt về hormone được sản sinh ra. Trong đó, hormone cortisol và aldosterone thường sẽ giảm thấp khi bị suy tuyến thượng thận nguyên phát, còn riêng suy tuyến thượng thận thứ phát chỉ giảm hormone cortisol.
Nguyên nhân gây suy tuyến thượng thận
Xét về bản chất, căn nguyên gây suy tuyến thượng thận ở từng dạng nguyên phát và thứ phát là khác nhau.
1. Nguyên nhân nguyên phát
Đây là dạng rối loạn chức năng nội tiết do bản thân của tuyến thượng thận không còn hoạt động hiệu quả, khiến quá trình sản xuất hormone bị chậm lại. Có nhiều nguyên nhân gây ra tình trạng này như:
- Yếu tố bẩm sinh;
- Di truyền các gen rối loạn chức năng tuyến nội tiết;
- Chứng suy thượng thận dạng tự miễn, thường là do bệnh Addison;
- Nhiễm nấm, vi khuẩn, đặc biệt là nhiễm trùng lao;
- Ảnh hưởng từ các bệnh lý di truyền như tăng sản thượng thận do nhiễm lipid bẩm sinh, hội chứng Allgrove, loạn sản chất trắng thượng thận…;
- Xuất huyết cả 2 bên tuyến thượng thận do sốc mất máu, chấn thương hoặc bị bỏng;
- Ung thư di căn sang tuyến thượng thận, có thể từ phổi, đại tràng, dạ dày, vú hoặc bệnh ung thư lympho;
- …
2. Nguyên nhân thứ phát
Xảy ra do sự ảnh hưởng của hiện tượng suy giảm chức năng tuyến yên, giảm hormone ACTH , khiến tuyến thượng thận không thể sản sinh đủ lượng hormone cortisol cần thiết. Bệnh xảy ra do các nguyên nhân như:
- Hội chứng Cushing;
- Tác dụng phụ của các loại thuốc corticoid dài ngày, thuốc kháng đông máu;
- Thường xảy ra ở những bệnh nhân bị viêm khớp dạng thấp hoặc hen suyễn;
- U tuyến yên hoặc phải cắt bỏ tuyến yên;
- Điều trị ung thư bằng xạ trị;
- Nhiễm trùng lao toàn thể, nấm, Nocardia, actinomycosis…;
- Sang thương tại tuyến yên, có khối u;
- Tổn thương mạch máu do ảnh hưởng từ hội chứng Sheehan;
- …
Triệu chứng suy tuyến thượng thận
Tùy theo từng dạng suy tuyến thượng thận mà triệu chứng bệnh được biểu hiện đặc trưng khác nhau. Cụ thể như sau:

1. Triệu chứng suy thượng thận nguyên phát
Đặc trưng nhất là sự suy giảm về sức khỏe thể chất, suy nhược cơ thể, suy giảm chức năng tình dục, sinh lý và trạng thái tinh thần. Hầu hết trường hợp mắc dạng bệnh này thường ít gây ra các triệu chứng đặc hiệu gây khó khăn cho việc chẩn đoán trong giai đoạn đầu.
Liệt kê các triệu chứng điển hình gồm:
- Mệt mỏi
- Hoa mắt, chóng mặt
- Buồn nôn, nôn ói, chán ăn
- Tụt đường huyết
- Sụt cân rõ rệt
- Sạm nám da
- Đau cơ, đau khớp, dễ bị vọp bẻ, căng cứng cơ
- Nữ giới suy giảm sinh lý như vô kinh, giảm ham muốn, bất lực, thưa lông nách, lông mu…
- Các triệu chứng bạch biến
Những triệu chứng này thường khá mờ nhạt và không đặc hiệu đối với bệnh nhân suy tuyến thượng thận không hoàn toàn.
2. Triệu chứng suy thượng thận thứ phát
Đối với bệnh nhân suy thượng thận thứ phát, bệnh nhân nguyên phát thường gặp các triệu chứng đặc trưng tại nhiều cơ quan khác. Không có triệu chứng tụt đường huyết, hạ natri trong máu hoặc sạm nám da niêm. Hiểu đơn giản là suy tuyến thượng thận thứ phát còn gây ra nhiều triệu chứng tại các cơ quan khác như: tim, phổi, mạch máu…
Biến chứng và tiên lượng suy tuyến thượng thận
Đây là dạng rối loạn nội tiết khá hiếm gặp, nhưng lại rất nguy hiểm nếu mắc phải, nhất là khi không được điều trị kịp thời, đúng cách. Các biến chứng thường gặp của bệnh như:
- Suy tuyến thượng thận cấp;
- Tụt chỉ số đường huyết đột ngột;
- Tụt huyết áp kéo dài;
- Rối loạn cân bằng điện giải nặng;
- Người gầy yếu, mệt mỏi, rối loạn tiêu hóa;
- Suy giảm chức năng sinh lý ở cả nam và nữ giới;
- Hôn mê, co giật, sốc, nặng nhất là tử vong;
Chẩn đoán suy tuyến thượng thận
Thông qua các triệu chứng lâm sàng vừa nêu trên, bác sĩ sẽ quan sát, thăm hỏi tiền sử bệnh của bản thân và gia đình để đánh giá bệnh. Đồng thời, tùy từng trường hợp mà bác sĩ sẽ chỉ định bệnh nhân thực hiện các xét nghiệm cần thiết phục vụ công tác chẩn đoán như:
- Xét nghiệm công thức máu;
- Đo điện giải đồ;
- Đo chỉ số cortisol máu, ACTH máu;
- Kiểm tra chỉ số đường huyết bằng insulin;
- Test kháng thể thượng thận;
- Đo glucose máu;
Ngoài ra, một số trường hợp còn được cân nhắc thực hiện các xét nghiệm cận lâm sàng bằng hình ảnh nhằm hỗ trợ chẩn đoán như:
- Chụp X quang phổi;
- Chụp cắt lớp vi tính CT scan vùng bụng;
- Chụp cộng hưởng từ MRI vùng tuyến yên;
Phương pháp điều trị suy tuyến thượng thận hiệu quả
Để ngăn ngừa các biến chứng nguy hiểm của suy thượng thận, bệnh nhân cần thăm khám sớm để được chỉ định điều trị bằng phác đồ phù hợp.
1. Điều trị cấp cứu
Bệnh nhân suy thượng thận cần được nhập viện để theo dõi và điều trị, thông qua các bước sau:
- Truyền dung dịch nước muối sinh lý NaCl 0.9%;
- Tiếp theo là tiêm thuốc hydrocortisone hemisuccinat;
- Kết hợp bổ sung hormone thay thế nhằm điều chỉnh cân bằng nước và các chất điện giải;
Lưu ý: Trong vòng 24 giờ đầu tiên kể từ thời điểm bộc phát triệu chứng suy thượng thận cấp chính là giai đoạn nguy hiểm nhất. Do đó, bệnh nhân sẽ được theo dõi liên tục cho đến khi qua cơn nguy kịch, làm xét nghiệm thường xuyên từ 4 – 6 giờ để đánh giá bệnh. Từ đó có hướng điều chỉnh phác đồ điều trị phù hợp hơn.
2. Dùng thuốc điều trị triệu chứng
Hầu hết các trường hợp suy tuyến thượng thận nguyên phát và thứ phát đều được chỉ định điều trị bằng phác đồ hormone thay thế thuốc corticoid suốt đời với liều sinh lý cơ bản. Cụ thể như sau:
- Thuốc Hydrocortisone dạng uống với liều khuyến cáo 25 – 30mg/ ngày;
- Thuốc Glucocorticoid 1 lần duy nhất hoặc 3 lần/ ngày;
Riêng với bệnh nhân suy thượng thận nguyên phát có thể dùng các thuốc trị suy tuyến thượng thận khác phù hợp hơn như thuốc Mineralcorticoid thay cho Fludrocortison liều khuyến cáo 0.05 – 0.2mg/ ngày, dùng dưới dạng uống và điều chỉnh dần theo các triệu chứng.
Một số ít trường hợp trẻ bị suy tuyến thượng thận, phác đồ điều trị thường khác với người lớn. Tùy theo thể trạng sức khỏe, căng nặng và mức độ, nguyên nhân bệnh mà bác sĩ sẽ chỉ định dùng thuốc với liều phù hợp hơn, cải thiện bệnh và ngăn ngừa rủi ro biến chứng khó lường.
3. Các biện pháp khác
Tùy từng trường hợp bệnh cụ thể mà bác sĩ sẽ chỉ định áp dụng thêm các biện pháp điều trị phù hợp.
- Phẫu thuật cắt bỏ khối u – nguyên nhân gây sản sinh nhiều cortisol hoặc ACTH. Thường được chỉ định đối với những bệnh nhân mắc hội chứng Cushing;
- Phẫu thuật cắt bỏ tuyến yên nhằm xử lý điều trị các vấn đề sức khỏe khác;
- Điều trị xử lý tác dụng phụ của thuốc như nhiễm trùng, tiêu chảy, táo bón… theo chỉ định của bác sĩ;
- Kết hợp điều chỉnh chế độ ăn uống phù hợp trong quá trình điều trị suy tuyến thượng thận:
- Hạn chế thực phẩm có chứa nguồn đạm cao như thịt, cá, trứng, sữa…;
- Tăng cường nhóm thực phẩm giàu vitamin C và vitamin nhóm B (B5 và B6) trong các loại trái cây hoặc các loại đậu, yến mạch, bơ…;
- Uống đủ lượng nước cần thiết cho cơ thể. Có thể xen kẽ với các loại nước khác như trà thảo mộc, nước râu ngô hoặc các loại nước ép trái cây…;
Phòng ngừa suy tuyến thượng thận
Để phòng ngừa các biến chứng của suy tuyến thượng thận cũng như giảm nguy cơ tái phát, bạn cần thực hiện các biện pháp sau đây:
Đối với bệnh nhân suy tuyến thượng thận
- Tuân thủ liều dùng thuốc được chỉ định, đúng thời gian và không được tự ý thay đổi liều thuốc tùy tiện;
- Thăm khám sức khỏe đều đặn theo lịch hẹn, đeo vòng, thẻ có tóm tắt tình trạng bệnh nhằm hỗ trợ đội ngũ y tế xử lý nhanh và chính xác khi có tình huống bất ngờ xảy ra;
Đối với người khỏe mạnh bình thường
- Không được tự ý sử dụng các loại thuốc thuộc nhóm corticoid khi chưa có chỉ định của bác sĩ, thậm chí đến mức lạm dụng để tránh gây tác dụng phụ gây suy thượng thận;
- Trường hợp bắt buộc phải dùng corticoid để điều trị lâu dài cần phải tuân thủ liều dùng bác sĩ chỉ định và tái khám lại sau khi hết đợt dùng thuốc để điều chỉnh phác đồ phù hợp. Nhất là khi bị stress trong quá trình dùng thuốc, vì đây là dấu hiệu của không đáp ứng corticoid.
- Xây dựng lối sống khoa học, sinh hoạt điều độ, ăn uống lành mạnh và vận động, tập luyện thể dục thể thao tích cực hàng ngày.
- Nói không với những tác nhân tiêu cực trong cuộc sống hàng ngày như rượu bia, cà phê, thuốc lá, chất gây nghiện…
- Thăm khám sức khỏe tổng quát định kỳ 6 tháng/ lần để sớm phát hiện các bất thường để điều trị kịp thời.
Suy tuyến thượng thận là bệnh lý hiếm gặp, nhưng nếu chẳng may mắc phải bệnh nhân sẽ phải điều trị và sống chung với bệnh cả đời. Để ngăn ngừa các rủi ro, biến chứng nguy hiểm, hãy chủ động thăm khám càng sớm càng tốt tại bệnh viện chuyên khoa.
Lưu ý: Hiệu quả điều trị phụ thuộc vào cơ địa, tình trạng sức khỏe và quá trình sử dụng của mỗi người. Thông tin trên website chỉ mang tính chất tham khảo, không thay thế tư vấn y tế chuyên nghiệp. Chúng tôi không chịu trách nhiệm về bất kỳ hậu quả nào phát sinh từ việc áp dụng thông tin mà không có sự hướng dẫn từ bác sĩ hoặc chuyên gia. Quý bà con vui lòng liên hệ để được tư vấn chi tiết và phù hợp nhất từ đội ngũ lương y bác sĩ Nam Y Đỗ Minh Đường.
THAM KHẢO THÊM
- Phương Pháp Chữa Bệnh Suy Tuyến Thượng Thận Bằng Đông Y
- Suy Vỏ Thượng Thận Có Nguy Hiểm Không? Phương Pháp Điều Trị
Lương Y Nguyễn Tùng Lâm
Lương y
Hơn 20 năm
- Tham gia cố vấn chương trình sức khỏe trên Truyền hình Vĩnh Long
- Tham gia nghiên cứu, phát triển các bài thuốc trị bệnh tại phòng khám Nam y Đỗ Minh Đường



 Thích
Thích